Jak leczyć plamkę żółtą (AMD) u seniora, by chronić wzrok?
Coraz więcej seniorów zauważa, że litery się rozlewają, linie na gazecie falują, a twarze bliskich tracą ostrość. To częsty znak problemów z plamką żółtą. W 2025 roku medycyna pozwala ten proces spowalniać i chronić funkcje widzenia, jeśli działanie jest szybkie i dobrze zaplanowane.
W tym poradniku w prosty sposób pokazujemy, jak rozpoznać pierwsze objawy, jakie badania potwierdzają diagnozę, na czym polega plamka żółta leczenie w postaci wysiękowej i suchej, jak działa rehabilitacja wzroku oraz jak poruszać się po świadczeniach NFZ.
Jak rozpoznać plamkę żółtą i kiedy zgłosić się do okulisty?
Alarmem są zniekształcone linie, mroczek w centrum obrazu i trudności w czytaniu. Pilnej oceny wymagają nagłe lub szybkie zmiany widzenia.
Zwyrodnienie plamki żółtej najczęściej dotyczy obu oczu, ale bywa nierównomierne, więc wczesne objawy łatwo przeoczyć. Typowe sygnały to rozmazany tekst, blaknięcie kolorów, falowanie prostych linii i ciemna plamka na środku pola widzenia. W domu pomaga test Amslera. To kwadratowa kratownica z punktem w środku. Badanie wykonuje się dla każdego oka oddzielnie w okularach do czytania. Jeśli linie nie są proste lub widać ubytki, konieczna jest wizyta u okulisty. Szybka konsultacja jest kluczowa przy nagłym spadku ostrości, nowych zniekształceniach, błyskach czy mętach. Do czynników ryzyka należą wiek, palenie, nadciśnienie, wysoki cholesterol, cukrzyca, otyłość i duża ekspozycja na słońce.
Jakie badania potwierdzą diagnozę i co one pokazują?
Podstawą są OCT i badanie dna oka. Czasem potrzebna jest angiografia, aby ocenić nieprawidłowe naczynia.
Optyczna koherentna tomografia (OCT) pokazuje przekroje siatkówki. Ujawnia drusy, obrzęk, zaniki i błony naczyniowe. Badanie dna oka w lampie szczelinowej pozwala ocenić plamkę i naczynia. Angiografia fluoresceinowa lub indocyjaninowa pokazuje przecieki i typ neowaskularyzacji. Pomocne są także pomiary ostrości wzroku, test Amslera i zdjęcia autofluorescencji, które obrazują nabłonek barwnikowy. Ten zestaw badań odróżnia postać suchą od wysiękowej i prowadzi wybór leczenia.
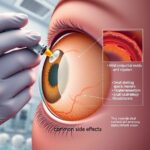
Jak działają zastrzyki do oka i kiedy są wskazane?
Iniekcje anty-VEGF hamują chorobowe naczynia i obrzęk siatkówki. To standard w wysiękowej postaci AMD.
Lek podaje się do ciała szklistego w znieczuleniu miejscowym. Cząsteczki anty-VEGF blokują sygnały wzrostu naczyń, ograniczają przeciek i zmniejszają obrzęk w plamce. Stosuje się cząsteczki takie jak ranibizumab, aflibercept, bewacyzumab czy brolucyzumab. Zwykle terapia zaczyna się serią dawek co miesiąc. Potem odstępy dostosowuje się indywidualnie w schematach treat-and-extend lub PRN. Skuteczność ocenia się w OCT i badaniu ostrości. Najczęstsze dolegliwości po zastrzyku to krótkotrwałe pieczenie i zaczerwienienie. Poważne powikłania, jak zakażenie wewnątrzgałkowe, są rzadkie. Iniekcje nie cofają choroby całkowicie, ale często stabilizują lub poprawiają widzenie, jeśli są prowadzone regularnie.
Czy zabiegi laserowe lub chirurgia mają sens przy AMD?
Laser mikropulsacyjny bywa wsparciem w wybranych wskazaniach. Chirurgia ma zastosowanie wyjątkowo i nie leczy AMD przyczynowo.
W suchej postaci AMD priorytetem są profilaktyka i kontrola. W wysiękowej podstawą jest leczenie anty-VEGF. Laser mikropulsacyjny emituje krótkie impulsy, które modulują pracę nabłonka barwnikowego bez widocznej koagulacji. Może być rozważany u wybranych pacjentów, na przykład przy utrwalonym obrzęku poza samym dołkiem. Fotokoagulacja klasyczna stosowana jest rzadko, głównie poza centrum widzenia. Terapia fotodynamiczna z werteporfiną ma miejsce w szczególnych typach neowaskularyzacji. Chirurgia, taka jak przemieszczenie plamki czy usuwanie krwotoków podplamkowych, dotyczy specyficznych powikłań i wymaga indywidualnej kwalifikacji. Decyzję o laserze lub zabiegu podejmuje się po analizie OCT i angiografii.
Jakie suplementy i zmiany w diecie mogą spowolnić postęp choroby?
Suplementacja według schematu AREDS2 i dieta śródziemnomorska mogą spowolnić progresję suchej AMD. Nie zastępują jednak leczenia wysiękowej postaci.
W badaniach AREDS2 potwierdzono rolę luteiny, zeaksantyny, witaminy C, witaminy E, cynku i miedzi. Beta-karoten nie jest zalecany, zwłaszcza u palaczy. W jadłospisie warto zwiększyć udział zielonych warzyw liściastych, warzyw o intensywnych barwach, ryb morskich, orzechów i pełnych ziaren. Niezbędne jest zaprzestanie palenia. Korzyści przynosi kontrola ciśnienia tętniczego, lipidów i glikemii, regularna aktywność fizyczna oraz ochrona oczu przed słońcem filtrami UV. Kwasów omega-3 nie traktuje się jako samodzielnej terapii, mogą jednak wspierać ogólne zdrowie. Dobór suplementu warto omówić z lekarzem, zwłaszcza przy innych chorobach i lekach.
Jak dostać skierowanie i jakie świadczenia refunduje NFZ przy AMD?
Ścieżka zależy od rodzaju świadczenia. Konsultacja, diagnostyka i iniekcje anty-VEGF mogą być realizowane w ramach NFZ po spełnieniu kryteriów.
Najczęściej pierwszym krokiem jest wizyta u lekarza rodzinnego lub okulisty, który kieruje na diagnostykę i do leczenia specjalistycznego. Część świadczeń wymaga skierowania, a zasady mogą się zmieniać. Iniekcje anty-VEGF dla wysiękowej AMD są prowadzone w ramach programu lekowego po kwalifikacji klinicznej. Badania takie jak OCT i angiografia bywają finansowane w określonych wskazaniach. Informacje o wymaganych skierowaniach i aktualnych zasadach refundacji dostępne są w oficjalnych materiałach NFZ oraz w placówkach realizujących program. Czasy oczekiwania można sprawdzić w publicznych wykazach list oczekujących.
Jak działa rehabilitacja wzrokowa i jakie są pomoce dla niedowidzących?
Rehabilitacja uczy wykorzystywania widzenia obwodowego i pracy z pomocami optycznymi. Dzięki temu codzienne czynności stają się łatwiejsze.
Trening prowadzi terapeuta widzenia lub optometrysta. Obejmuje strategie ustawiania tekstu i światła, naukę fiksacji poza centrum oraz ćwiczenia kontrastu. Przydatne są pomoce dla słabowidzących:
- lupy i okulary powiększające dobrane indywidualnie
- oświetlenie punktowe o chłodnej barwie
- filtry i nakładki zwiększające kontrast
- aplikacje do powiększania i czytania na telefonie
- e-czytniki z regulowaną czcionką i kontrastem
- etykiety o wysokim kontraście i porządkowanie przestrzeni w domu
Część wyrobów bywa refundowana jako wyroby medyczne wydawane na zlecenie. Dobór pomocy warto poprzedzić testami w gabinecie i w warunkach domowych.
Kiedy zaplanować kontrolę i jakie kroki podjąć, by chronić wzrok?
Kontrole są indywidualne. Przy aktywnej wysiękowej AMD zwykle odbywają się często, a w suchej postaci co kilka miesięcy, z samokontrolą w domu.
Plan wizyt ustala lekarz na podstawie obrazu OCT i badania widzenia. W praktyce monitoruje się stan po każdej iniekcji, a w stabilnym okresie wydłuża odstępy. W postaci suchej rekomenduje się regularne wizyty oraz test Amslera w domu. W ochronie wzroku pomagają proste kroki:
- rezygnacja z palenia i kontrola chorób ogólnych
- codzienna aktywność fizyczna i dieta śródziemnomorska
- okulary z filtrem UV i dobra higiena oświetlenia
- stały plan kontroli i szybka reakcja na nowe objawy
- konsekwentne leczenie anty-VEGF zgodnie z harmonogramem
Plamka żółta leczenie to maraton, nie sprint. Systematyczność i wczesna reakcja realnie wpływają na jakość widzenia.
Podsumowanie
AMD nie zawsze daje ból, ale daje sygnały w codziennych czynnościach. Im szybciej trafia na celowaną diagnostykę i leczenie, tym większa szansa na zachowanie sprawności wzroku na lata.
Umów wizytę u okulisty i rozpocznij plan leczenia AMD, aby skutecznie chronić widzenie.
Masz zniekształcenia lub spadek ostrości widzenia? Sprawdź, jak szybka diagnostyka i leczenie (m.in. iniekcje anty‑VEGF) mogą zatrzymać postęp AMD i często poprawić lub ustabilizować wzrok: https://megalens.pl/uslugi/leczymy/amd/.